Caries dental
Definición de caries dental
La Organización Mundial de la Salud (OMS) ha definido la caries dental como un proceso localizado de origen multifactorial que se inicia después de la erupción dentaria, determinando el reblandecimiento del tejido duro del diente y que evoluciona hasta la formación de una cavidad. Si no se atiende oportunamente, afecta la salud general y la calidad de vida de los individuos de todas las edades
Concepto de caries dental
La caries dental es una patología multifactorial que como tal cuenta con unos factores causales, una patogénesis, sus manifestaciones clínicas y una serie de factores de riesgo predisponentes. Se considera una infección bacteriana caracterizada por la destrucción de los tejidos calcificados del diente, debido a la acción de los microorganismos que integran la placa dental. Es una enfermedad transmisible.La caries se manifiesta con lesiones normalmente progresivas, que si no se tratan, aumentarán de tamaño, progresando hacia la pulpa dentaria, dando como resultado inflamación, dolor y finalmente, necrosis y pérdida de vitalidad del diente . Pero a su vez, la caries no es un proceso simple y unidireccional de desmineralización, sino que puede ser cíclico, alternando periodos de desmineralización con periodos de remineralización, lo que posibilita la reparación y prevención.
Teorías de producción de la caries dental
TEORÍA QUÍMICO-PARASITARIA
Uno de los primeros investigadores que introdujo el concepto de caries dental como una enfermedad bacteriana fue willoughtby dayton Miller en 1890, dio origen a la teoría químico-parasitaria o acidogénica, a través de la cual se define la caries como un proceso causado por los ácidos que producen los microorganismos acidógenos al degradar los hidratos de carbono acumulados en la boca .Esta producción de ácidos, especialmente el láctico, hace que disminuya el pH de la placa dentobacteriana y con ello aumenta la proliferación de microorganismos y su actividad acidógena, lo que descalcifica el esmalte y, posteriormente, la dentina, y disuelve los tejidos residuales blandos y crea cavidades
TEORÍA FOCAL
En
1891, Miller, basándose
en la hipótesis previa de john hunter, formuló la teoría focal,
según la cual
las bacterias bucales podrían,
a partir de
la boca, originar
procesos infecciosos en
otros puntos del
organismo, lo que
hoy se aplica
como norma para
la profilaxis prequirúrgica
TRIADA ECOLÓGICA DE KEYES
en 1969, Keyes, propuso un modelo teórico explicativo de la caries dental en el que identificó los factores de riesgo locales para la caries, con lo que cambió el pensamiento del origen unicausal a multicausal .La triada estableció que la etiología de la caries dental obedecía a un esquema compuesto por tres agentes (huésped, microorganismos y dieta) que debían interactuar entre sí y que la inexistencia de la caries se daría en caso de ser removido alguno de los factores primarios. Asimismo, esta teoría identifica que la sacarosa favorece el proceso carioso, establece el carácter infectocontagioso de la enfermedad y responsabiliza al S.mutans como causa Keyes consolidó al azúcar como el archi-enemigo de los dientes.
Teoría Organotrópica.
Establecida por Leimgruber y sostiene que la
caries no es la destrucción local de los tejidos dentales sino un complejo de
tejidos duros y blandos así como la saliva. Según esta conjetura los tejidos
duros actúan como membrana. La dirección del intercambio entre ambas sustancias
depende de las sustancias bioquímicas. La saliva es el factor de equilibrio
biodinámico, en el cual el mineral, la matriz del esmalte y dentina están
unidos. Con todas estas hipótesis se llega a la definición más aceptada
actualmente; se trata de una enfermedad infecciosa, multifactorial, universal,
que determina la desmineralización, disolución y degradación de las matrices
desmineralizadas de los tejidos dentarios.
Teoria de la proteólisis.
Gottlieb y colaboradores afirmaron que el proceso carioso se inicia por la actividad de la placa dentobacteriana cuyos microorganismos son proteolíticos, es decir, causan lisis o desintegración de las proteínas. De acuerdo con esta teoría la caries comienza en las laminillas del esmalte o vainas de prismas sin calcificar que carecen de cutícula protectora en la superficie. Después se extiende a lo largo de esos defectos estructurales conforme las enzimas liberadas por los microorganismos destruyen las proteínas. Con el tiempo, se presenta la invasión bacteriana acidógena que desintegra la porción mineral. Schatz y colaboradores la ampliaron al agregar la quelación para explicar la que sucede en el diente. Su causa se atribuye a dos reacciones simultáneas: a) la destrucción microbiana de los componentes orgánicos del esmalte y b) la pérdida de apatita por disolución. Los productos de descomposición de la materia orgánica del esmalte son quelantes. La quelación es un fenómeno químico por el cual una molécula puede captar el calcio de otra; la que capta el calcio se denomina quilato; tanto péptidos, polifosfatos, hidratos de carbono de los alimentos y la saliva pueden actuar como tal.
Elementos participantes en el proceso
carioso
La caries dental es una enfermedad de origen multifactorial en la que existe interacción de tres factores principales: el huésped (higiene bucal, la saliva y los dientes), la microflora (infecciones bacterianas) y el sustrato (dieta cariogénica). Además de estos factores, deberá tenerse en cuenta uno más, el tiempo. Para que se forme una caries es necesario que las condiciones de cada factor sean favorables; es decir, un huésped susceptible, una flora oral cariogénica y un sustrato apropiado que deberá estar presente durante un período determinado de tiempo.
Etiopatogenia de la caries dental:
implicación de las bacterias, la dieta, la saliva y el diente
La caries dental es desde hace muchos años, la enfermedad bucal de origen infeccioso que se observa con mayor frecuencia en nuestro país. Se caracteriza por la destrucción localizada de los tejidos duros del diente. Los factores principales que influyen en la prevalencia de caries dental son: presencia de microorganismos cariogenicos en saliva y placa dental, diente susceptible y sustrato adecuado - azucares y almidón.-. Existen otros factores que actúan frenando o aumentando la aparición de la caries, entre los que podemos señalar: flujo, composición y capacidad buffer de la saliva, higiene buco-dental, dieta rica en carbohidratos y presencia de fluoruros.
Microorganismos bucales asociados a caries dental
La manifestación de la caries dental está mediada por mecanismos complejos que son iniciados por factores, entre los que se incluyen genéticos, conductuales, ambientales y microbianos. En el caso de los factores microbianos, la presencia de bacterias es fundamental para el inicio y progresión de las lesiones de caries, sin bacterias no hay lesión. De hecho se trata de una enfermedad infecciosa polimicrobiana donde cada especie bacteriana individual puede contribuir colectivamente a la cariogenicidad total de la biocomunidad de la placa dental (biopelícula dental) asociada a caries. Por ello, es importante entender el rol que juegan especies bacterianas específicas en la progresión de la caries dental.
A medida que la lesión de caries progresa, se da una transición de bacterias anaerobias facultativas Gram-positivas, que predominan en la etapas iniciales de la lesión, a bacterias anerobias estrictas Gram-positivas y Gram-negativas que predominan en lesiones de caries avanzadas. Los factores que determinan esta sucesión microbiana son desconocidos. Entre las bacterias asociadas con el inicio, progresión o avance de la lesión de caries dental citamos:
Son bacilos Gram-positivos, anaerobios facultativos, acidógenos y acidúricos, pH cercanos a 5 favorecen su crecimiento, así como el inicio de su actividad proteolítica. Algunas cepas sintetizan polisacáridos intra y extracelulares a partir de la sacarosa, pero se adhieren muy poco a superficies lisas, por lo que deben utilizar otros mecanismos para colonizar las superficies dentarias. Entre estos mecanismos podemos mencionar la unión física por atrapamiento en superficies retentivas, tales como: fosas y fisuras oclusales o caries cavitada, coagregación con otras especies bacterianas, constituyendo la biopelícula dental.
De acuerdo a la actividad metabólica sobre los hidratos de carbono, Lactobacillus es clasificado en Grupo I, II y III. Entre el Grupo I se encuentran L.delbrueckii y L.salivarus y son homofermentativos; en el Grupo II, que son heterofermentativos facultativos, se encuentran L.casei, y L.plantarum y en el Grupo III son heterofermentativos estrictos, donde se encuentra L.fermentum y L.oris. En presencia de gluconato se comportan como heterofermentativos estrictos, produciendo acetato, etanol, formato, lactato y CO2. En presencia de glucosa, se comportan como homofermentativos produciendo lactato sin CO2, pero como producen la enzima piruvato-formato liasa, pueden producir acetato, etanol y formato, pero sin CO2.
Entre las especies de Lactobacillus aisladas en lesiones de caries dentinaria se distinguen: L.casei, L.paracasei, L.rhamnosus, L.gasseri, L.ultunensis. L.salivarius, L.crispatus, L.fermentum, L.panis, L.nagelli L.delbrueckii y L.gallinarum.
Son bacilos filamentosos Gram positivos, anaerobios y heterofermentativos. Son inmóviles y su tamaño varía entre 1 y 4 m aproximadamente. Producen una mezcla de ácidos orgánicos, como productos finales, tales como: succínico, láctico o acético. Entre los factores que determinan su virulencia se considera la presencia de fimbrias, que contribuyen con fenómenos de adhesión, agregación y congregación y la producción de enzimas proteolíticas como la neuraminidasa, esta última es de gran importancia cuando las lesiones de caries progresan a dentina profunda.
En cuanto a los estudios que hacen referencia a la presencia de Actinomyces en lesiones de caries radicular, se ha reportado la presencia de: Actinomyces naeslundii, Actinomyces eriksonii, Actinomyces israelii, Actinomyces odontolyticus, Actinomyces viscosus, Actinomyces georgiae y Actinomyces gerencseriae.
Son bacilos anaeróbicos, Gram-positivos, inmóviles, con frecuencia se agrupan en formaciones ramificadas, están presentes generalmente en el tracto gastrointestinal sano de humanos y animales. En 1974, Scardovi y Crociani describieron especies de Bifidobacterium dentium aislados de caries dental en humanos. Posteriormente, Beerens y col., en 1957, aislaron de caries dental cepas de Bifidobacterium y las identificaron como B. dentium.
Se trata de bacilos anaerobios estrictos, Gram-negativos, no esporulados, inmóviles, con marcada actividad proteolítica y de hemolisina. En 1990, algunas especies de Bacteroides fueron reclasificadas dando origen al Género Prevotella. Las especies más comunes encontrados en cavidad bucal son Prevotella melaninogénica, Prevotella oralis, Prevotella intermedia, Prevotella buccae, Prevotella nigrescens, Prevotella denticola y Prevotella loeschii.
Desarrollo actual de la hipótesis de placa ecológica en la
etiología de la caries dental.
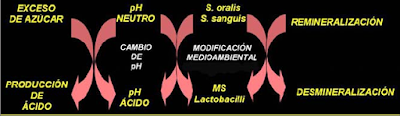
La hipótesis de la “placa ecológica”, propuesta por Marsh y argumentada por una serie de estudios , sostiene que los organismos asociados con la enfermedad pueden estar presentes también en los sitios sanos, pero en niveles tan bajos, que no son clínicamente relevantes . La enfermedad vendría a ser el resultado de los cambios ocurridos en el balance de la microflora que reside en la placa, como consecuencia de la modificación de las condiciones medioambientales locales. Por ejemplo, las condiciones repetidas de un pH bajo en la placa luego del consumo frecuente de azúcares que favorecen el predominio de las especies cariógenas, y la disminución del flujo salival.
En el contexto de la caries dental, puede encontrarse, de manera
natural dentro de la placa dental, bacterias potencialmente cariógenas. Sin
embargo, en un pH neutro estos organismos son débilmente competitivos,
encontrándose presentes sólo en una proporción muy pequeña. Bajo esta situación
y con una dieta no cariógena, los niveles de tales microorganismos
potencialmente patógenos son clínicamente insignifi cantes, estableciéndose un
equilibrio en el proceso de desmineralizaciónremineralización .Por el
contrario, si se incrementa la frecuencia de ingesta de carbohidratos
fermentables, la placa permanecerá más tiempo por debajo del pH crítico para el
esmalte (~ pH 5,5) lo cual altera la ecología microbiana de la placa. Un pH
bajo favorece la proliferación de bacterias acidúricas y acidogénicas, llevando
el proceso hacia la desmineralización
Química de la caries: Remineralización y desmineralización
Cuando el esmalte, dentina o cemento están cubiertos por placa bacteriana, los cristales de su superficie sufren de forma regular procesos de pérdida (desmineralización) y ganancia de mineral (remineralización) que no necesariamente tienen que dar lugar a un proceso neto de pérdida de mineral cuyo resultado sea la lesión de caries .Si la lesión está producida por ácidos de la dieta (erosión), la pérdida de esmalte se produce capa por capa, y las lesiones son lisas y cavitadas desde un principio. En el caso de la lesión de caries, se produce un fenómeno diferente y único, cuyo resultado es una lesión con una superficie rugosa y porosa, con diferentes niveles de desmineralización. Existe un cuerpo o base de la lesión (también conocida como «subsuperficie») y una capa externa, más superficial, que permanece en contacto con la cavidad oral. La subsuperficie de la lesión cariosa, más aislada del entorno, continúa en condiciones desfavorables y evoluciona de forma independiente de los procesos de remineralización que se suceden en la superficie. Esta remineralización se produce cuando hay un adecuado aporte de calcio, fosfatos y fluoruro en el medio.
Aunque este hecho preocupa profundamentea muchos profesionales, la evidencia demuestra que el proceso de remineralización exterior y desmineralización interior suele resolverse de forma natural, sin que la integridad de los tejidos dentales resulte alterada. Concretamente, la remineralización de la capa externa de la lesión bloquea la entrada de nutrientes a la placa, que queda inalterada e inactiva en el fondo, de modo que se produce una especie de sellado natural. Este fenómeno es especialmente relevante en el caso de las lesiones incipientes de esmalte sin cavitación aparente. Desde el punto de vista clínico,la única secuela es la presencia de unas manchasblancas o marrones en la superficie del esmalte,debido a que un cuerpo de la lesión no pudo ser remineralizado en profundidad. Cuando las condiciones cariogénicas permanecensin poder ser alteradas, la formación de cavidades es inevitable, y la pérdida de tejido, irreversible. Sin embargo, si las condiciones ambientales son modificadas, incluso las lesiones cavitadas pueden ser detenidas. Asimismo, la superficie del esmalte remineralizado es diferente del esmalte original; su composición y su estrucestructura son más resistentes a la desmineralización que las de un esmalte sano.
El proceso cariogénico descrito no solo afecta a la caries coronal y a los tejidos que la componen (esmalte y dentina), sino que también es extensible a la caries radicular. Las superficies radiculares también sufren procesos de desmineralización y remineralización cuando quedan expuestas a las condiciones del medio oral, igual que el esmalte, de nuevo debido a la presencia de placa bacteriana. La principal diferencia, por el contrario, es que la capa superficial afectada se reblandece desde estadios muy incipientes. Por tanto, las bacterias entran en la base de la lesión mucho antes de lo que lo harían en el esmalte. A pesar de ello, se ha podido comprobar que las lesiones radiculares, aunque extensas en superficie, son poco profundas y avanzan muy lentamente en su subsuperficie. Este hecho permite que este tipo de lesiones sean fácilmente controladas (remineralizadas) mediante un cepillado dental con dentífrico fluorado.
Diagnostico de las lesiones de caries
El propósito final del diagnóstico de caries es que permita elegir la forma más apropiada de intervención para obtener los mejores resultados de salud de un paciente. Por tanto, el diagnóstico de caries es un procedimiento intelectual durante el cual se clasifican una serie de observaciones de acuerdo a lo que se conoce sobre la etiología, la patología, la prevención, el tratamiento y el pronóstico de la enfermedad en un determinado paciente. Si se realiza un adecuado diagnóstico de caries, es posible cambiar el curso natural de la enfermedad. El diagnóstico es una guía para tomar decisiones sobre cómo detener o interferir en el proceso patológico.
Umbral diagnóstico de caries
La evaluación de la enfermedad y la estimación de la prevalencia difieren según el umbral o estadio de la enfermedad que se utilice para el diagnóstico. Según el objetivo que se pretenda alcanzar, es posible utilizar un umbral u otro. En 1997, Pitts representó gráficamente el rango de umbrales diagnósticos utilizados en la práctica clínica y en epidemiología. Su representación gráfica es conocida como el «iceberg de la caries dental» y conceptualiza el proceso de la caries en función de los diversos estadios de gravedad;además, incluye recomendaciones generales de tratamiento :
● En la base del iceberg, se localizan las lesiones iniciales microscópicas subclínicas.
● Inmediatamente por encima, estarían las que son indetectables con visión directa, pero que se pueden detectar con métodos diagnósticos adicionales (radiografía de aleta de mordida,transiluminación con fibra óptica, etc.).
● El siguiente estadio, denominado «C1», corresponde a lesiones visibles a la inspección localizadas en el esmalte y cuya superficie permanece intacta, como las lesiones de mancha blanca y las lesiones teñidas. Este nivel es el más utilizado en la práctica clínica.
● Por encima se encuentra el nivel conocido como «C2», que incluye lesiones limitadas al esmalte pero con solución de continuidad.
● El nivel llamado «C3» recoge las lesiones en la dentina que son diagnosticadas clínicamente. Los signos habituales de identificación de este estadio pueden aparecer de tres formas diferentes:
❍ Cavitación franca.
❍ Fosas y fisuras fuertemente teñidas y con fondo reblandecido.
❍ Fosas y fisuras y bordes marginales con el esmalte decolorado por falta de sustentación dentinaria.
En la práctica clínica, el umbral diagnóstico más adecuado es C1, es decir, la detección de caries en forma de mancha blanca o teñida en el esmalte y que puede mejorarse utilizando métodos adicionales de diagnóstico y que, además, no implica la exclusión del diagnóstico del riesgo de caries cuando están presentes los factores etiológicos y no hay lesión evidente.Los objetivos entre el diagnóstico epidemiológico y el clínico son muy diferentes y repercuten en el umbral diagnóstico seleccionado. El epidemiólogo recoge datos de forma automática, estandarizando un criterio válido y eliminando las situaciones ambiguas, no evalúa la actividad de las lesiones y no considera las distintas opciones de tratamiento. Por el contrario, el clínico hace juicios de valor a partir de la información recogida de diversas fuentes. El diagnóstico clínico está directamente relacionado con la opción de tratamiento, por lo que, a partir de él, se evalúan la actividad de las lesiones y la progresión, se emite un pronóstico, se elige una opción de tratamiento y se monitorizan los cambios.
Diagnóstico visual de las lesiones de caries
Antes de proceder al diagnóstico visual es importante optimizarlo. Un factor fundamental es conocer las características de las lesiones, ya que lo que vemos y percibimos depende, en gran parte, de lo que conocemos. Desde el punto de vista clínico, es importante identificar en las lesiones su profundidad (en el esmalte o la dentina) y su actividad. Las lesiones se clasifican en función de su localización anatómica, la cual no refleja una composición química del esmalte más susceptible sino la localización de placa bacteriana metabólicamente activa. Por este motivo, las lesiones suelen aparecer en fosas y fisuras, en superficies proximales y en el margen gingival, que son zonas de retención de placa o de escaso acceso para su limpieza. La lesión se puede iniciar en el esmalte (caries de esmalte) y en el cemento o en la dentina de superficies radiculares expuestas (caries radicular). Cuando la lesión en la dentina está cavitada, el diagnóstico y la opción de tratamiento no resultan complicados; la dificultad estriba en determinar la actividad.
El problema se plantea con las lesiones iniciales y con el diagnóstico de actividad de la lesión. La dificultad y los métodos diagnósticos adicionales son diferentes según la localización de la lesión. Los signos clínicos más importantes según la localización, la profundidad y la actividad son los siguientes:
● En superficies libres, vestibulares y linguales o palatinas, la lesión de caries suele seguir el contorno del margen gingival y, cuando aparecen, indican un alto riesgo de caries:
❍ Lesión de mancha blanca o caries de esmalte activa: es rugosa, de color blanquecino, opaca, con pérdida de la traslucidez y sin brillo.
❍ Lesión de esmalte detenida: sigue siendo opaca y blanquecina, pero al tacto con la sonda es dura, lisa y brillante.
❍ Lesión cavitada en dentina activa: tiene una coloración marrón claro y al tacto es blanda.
❍ Lesión en dentina detenida: es de color marrón oscuro y dura al tacto como resultadodel depósito de mineral.
● En superficies oclusales, las lesiones se localizan en las fosas y fisuras, y suelen iniciarse en las paredes laterales de la fisura o en el fondo. El diagnóstico en fosas y fisuras se puede enriquecer con la utilización de radiografías de aleta de mordida, que enfatizan la identificación de superficies sanas. Son especialmente útiles para el diagnóstico de caries oculta. La transiluminación con fibra óptica no está especialmente indicada para el diagnóstico precoz de lesiones oclusales. Los tipos de lesiones son:
❍ Lesión no cavitada activa: su apariencia es blanquecina, opaca y rugosa.
❍ Lesión no cavitada inactiva: suelen aparecer como una tinción oscura del sistema de fisuras; son duras al tacto y más resistentes al desafío cariogénico.
❍ Lesión cavitada activa: son más fáciles de visualizar. Suelen presentar un color marrón o amarillento y al tacto son blandas. El esmalte que rodea la cavidad puede tener apariencia más oscura o azulada.
❍ Lesión cavitada inactiva: tiene color marrón oscuro, es dura y, a menudo, aparece lisa por el desgaste sufrido por la oclusión funcional. Las caries ocultas no presentan cavidad visible, pero el esmalte tiene una apariencia más opaca y con tinte grisáceo por caries en dentina teñida.
● En las superficies proximales, las lesiones de caries suelen ser paralelas al margen gingival en dirección bucal y lingual, por debajo delpunto de contacto. Las lesiones iniciales en el esmalte, ya sean activas o estén detenidas, son muy difíciles de detectar por inspecciónvisual. En los niños se puede conseguir una separación temporal de los dientes que permita la visualización directa. Pueden aparecer como una lesión de mancha blanca similar a la de superficies libres, que, en el caso de inactivarse(p. ej., debido a la extracción del diente adyacente), puede adquirir un color oscuro. Las lesiones cavitadas tienen las mismas características que las de fosas y fisuras. El diagnóstico visual es muy difícil y es necesario utilizar otros métodos diagnósticos auxiliares. Los más adecuados en estas superficies son las radiografías de aleta de mordida y la transiluminación con fibra óptica. El método radiográfico tiene alta especificidad (superficies sanas correctamente diagnosticadas) y moderada sensibilidad (lesiones correctamente diagnosticadas).La transiluminación con fibra óptica y la inspección visual después de la separación de los dientes tienen una validez superior a la inspección visual y al diagnóstico radiográfico.
● En las superficies radiculares, las lesiones pueden desarrollarse en cualquier zona donde exista acumulación de placa y se suelen localizar a lo largo del margen gingival en la unión amelocementaria. El diagnóstico es visual y táctil, y los signos clínicos más importantes son el color y la dureza. La coloración varía de amarillo claro a marrón o negro. Aunque no hay correlación demostrada entre el color y la actividad, la presencia de descoloración es indicativa de presencia de caries, y la apariencia más oscura suele asociarse a lesiones detenidas. El signo clínico más exacto que diagnostica actividad de la lesión es la dureza determinada mediante la sonda. Las lesiones activas son blandas; cuando empiezan a detenerse, adquieren textura similar al cuero, y las lesiones detenidas son duras. El límite entre la lesión cavitada y la inicial no es fácil de determinar, pero, en ambos casos, el tratamiento preventivo mediante cepillado cuidadoso con dentífricos fluorados a altas concentraciones puede detener las lesiones sin necesidad de recurrir a tratamiento restaurador, aunque las motivaciones estéticas pueden hacerlo necesario. A veces el diagnóstico debe completarse con radiografías de aleta de mordida si la lesión se localiza interproximal y no se puede visualizar.
Métodos diagnósticos adicionales
La aplicación de estrategias preventivas que pueden controlar la enfermedad ha dado lugar a la necesidad de medir pequeños cambios en el contenido mineral, es decir, monitorizar la progresión de las lesiones. Para ello se están introduciendo nuevos métodos diagnósticos que nos permitan, en la medida de lo posible, realizar una evaluación más cuantitativa de la lesión.
MÉTODOS RADIOGRÁFICOS
La técnica de aleta de mordida es el método radiográfico más apropiado en la detección de lesiones de caries proximales. Mediante esta técnica se puede apreciar con mayor exactitud la profundidad de las lesiones, incluidas las oclusales no cavitadas y escondidas en la dentina que no pueden ser detectadas únicamente por inspección visual. En este caso, la sensibilidad es mayor que la conseguida solo con inspección visual.
Para realizar dicha técnica, es necesario disponer de un soporte para la película radiográfica que, introducido en la boca del paciente, pueda mantenerse fijo en posición de mordida. Requiere una buena habilidad y dominio por parte del profesional, tanto para centrar la zona que se quiere examinar como para evitar solapamientos.
Un inconveniente importante que posee el método es que su utilización conlleva la exposición a radiaciones ionizantes, por lo que se desaconseja su uso rutinario e indiscriminado a todos los pacientes. Sin embargo, con la introducción de la radiografía digital se han abierto nuevas perspectivas y áreas de investigación. En esta técnica se utiliza un sensor digital en lugar de película radiográfica y la imagen que se obtiene se almacena en el ordenador. En este caso, la exposición a la radiación es menor que con el método convencional y permite aprovechar las ventajas del tratamiento informático de las imágenes. En términos de sensibilidad y especificidad, los resultados son similares. Con todo, con una buena técnica e indicación previa, el uso de este método está ampliamente justificado.
TRANSILUMINACIÓN CON FIBRA ÓPTICA
Este método consiste en iluminar un diente con una luz blanca de alta intensidad. De esta manera, el tejido cariado, debido a su porosidad, absorbe la luz y el tejido que lo rodea queda más blanco y opaco a la exploración visual. Este fenómeno es igual para el esmalte que para la dentina y puede ser utilizado para el diagnóstico de lesiones desmineralizadas en cualquier superficie, aunque se ha mostrado especialmente apropiado para lesiones proximales. Tiene, además, la ventaja de que el dispositivo es fácilmente transportable. Desde hace unos años, se dispone ya de una versión digital, DIFOTI (del inglés digital imagingfiber-optic transillumination), que permite cuantificar las imágenes visualizadas, ya que en el pasado los resultados diagnósticos obtenidos dependían totalmente de la interpretación del examinador. Sin embargo, su uso no está suficientemente probado.
RESISTENCIA ELÉCTRICA A LA TRANSMISIÓN
Este método consiste en la utilización de un aparato, conocido como «monitor de caries electrónico» (ECM, del inglés electronic caries monitor), que mide la resistencia de la masa del tejido dental a una corriente alterna. Así, la porosidad producida a partir de una lesión de caries se encuentra llena de fluidos, con una gran concentración de iones provenientes de la cavidad oral; en consecuencia, el tejido resultante es menos resistente a la resistencia eléctrica o impedancia que el tejido dental sano circundante. El ECM es capaz de detectar y cuantificar esta diferencia. El aparato posee una sonda que se aplica directamente a la superficie oclusal, proporcionando así una lectura de la resistencia encontrada. Cuanto mayor es el número obtenido, más profunda es la lesión. Se trata de un método meramente cuantitativo. Pensado, principalmente, como un método adicional para el diagnóstico visual de lesiones oclusales, sus resultados respecto a la sensibilidad y la especificidad son poco fiables. Actualmente no presenta claras ventajas respecto a los métodos más convencionales.
MÉTODOS BASADOS EN LA FLUORESCENCIA
La presencia de una lesión de caries provoca cambios en las propiedades fluorescentes del diente, lo que ha permitido el desarrollo de métodos basados en la fluorescencia para la detección y la cuantificación de las lesiones. Entre los métodos desarrollados, el más conocido y difundido es Diagnodent®. En este sistema, un diodo de luz láser produce un haz de luz de una determinada longitud de onda, que se hace incidir sobre el diente, lo que da lugar a un haz de luz fluorescente de rebote. La longitud de onda de dicho haz será diferente según la mayor o menor densidad del tejido dentario. La señal luminosa es medida y convertida en señal acústica cuando existen diferencias respecto al tejido sano. Las mediciones están estandarizadas en una escala. Diagnodent® es un método de diagnóstico de caries que permite reconocer precozmente los cambios patológicos en los tejidos dentarios (lesiones iniciales de caries y otras patologías del esmalte dentario). Es una técnica que no causa ningún daño a los tejidos dentarios. Inicialmente, se diseñó para el diagnóstico de caries oclusal. Su versión más reciente es Diagnodent Pen®, que permite también el diagnóstico de lesiones proximales (sensibilidad de 0,6 y especificidad de 1). A pesar de su clara utilidad y sus múltiples avances, la evidencia científica actual no permite recomendarlo todavía como un método diagnóstico independiente. Su indicación sigue siendo la de un método complementario al diagnóstico clínico y radiológico de la caries dental.
Concepto de riesgo de caries y factor
de riesgo
El riesgo a caries se ha definido como el que tiene un individuo o una población a desarrollar nuevas lesiones y/o que las lesiones incipientes progresen en tamaño y/o actividad, en un tiempo determinado. El incremento en el riesgo puede ser el resultado de la presencia de varios factores que coinciden con mecanismos protectores o de defensa insuficientes 4. El riesgo puede variar en el tiempo, porque la mayoría de los factores de riesgo son modificables , y por tratarse de una enfermedad compleja y dinámica, de etiología multifactorial, donde intervienen variables que pueden cambiar en diferentes momentos a lo largo de la vida de un individuo o una comunidad
Un factor de riesgo de caries es cualquier característica o circunstancia detectable en un individuo que se sabe asociada a un aumento en la probabilidad de padecer o desarrollar lesiones de caries.
Principales factores de riesgo de
caries
Todas las personas que tienen dientes están
en riesgo de tener caries, aunque los siguientes factores podrían aumentar las
posibilidades:
Ubicación del diente. Las caries casi siempre aparecen en los dientes traseros (molares
y premolares). Estos dientes tienen muchos surcos, hoyos, grietas y varias
raíces que pueden acumular partículas de alimentos. Como resultado, es más
difícil mantenerlos limpios en comparación con los dientes delanteros, que son
más lisos y fáciles de alcanzar.
Ciertos alimentos y
bebidas. Los alimentos que se adhieren a los
dientes durante mucho tiempo, como la leche, el helado, la miel, el azúcar, las
bebidas gaseosas, los frutos secos, el pastel, las galletas, los caramelos
duros, las pastillas de menta, los cereales secos y las papas fritas, tienen
mayores probabilidades de causar caries que los que se eliminan fácilmente
mediante la saliva.
Comer o beber con
frecuencia. Al comer tentempiés o
consumir bebidas azucaradas constantemente, le aportas a las bacterias de la
boca más alimento para producir los ácidos que atacan los dientes y los
desgastan. Además, beber soda y otras bebidas ácidas durante el día ayuda a
crear una capa de ácido continua sobre los dientes.
Alimentación de los bebés
antes de acostarse. Cuando los bebés
toman biberones con leche, leche maternizada, jugo u otros líquidos con azúcar
antes de dormir, esas bebidas permanecen en los dientes durante horas mientras
los bebés duermen, lo que alimenta a las bacterias que causan caries. Este daño
se suele llamar «caries del biberón». Un daño similar puede producirse cuando
los niños pequeños caminan de un lado a otro mientras beben esas bebidas de un
vaso con boquilla.
Cepillado inadecuado. Si no te lavas los dientes poco tiempo después de comer y beber,
la placa se forma rápidamente y pueden empezar a aparecer las primeras fases de
la caries.
Falta de flúor. El flúor, un mineral que se produce de forma natural, ayuda a
prevenir las caries e incluso puede revertir las primeras fases del daño
dental. Debido a sus beneficios para los dientes, el flúor se añade a muchos
suministros de agua. También es un componente frecuente de la pasta de dientes
y de los enjuagues bucales. Sin embargo, el agua embotellada, por lo general,
no contiene flúor.
Edad. En los Estados Unidos, las caries son frecuentes en los niños
pequeños y en los adolescentes. Los adultos mayores también corren un mayor
riesgo de tenerlas. Con el tiempo, es posible que los dientes se desgasten y
las encías se retraigan, lo que hace a los dientes más vulnerables al deterioro
de las raíces dentales. Los adultos mayores pueden tomar medicamentos que
reducen la salivación, lo que aumenta el riesgo de que se formen caries.
Sequedad de boca. La sequedad de boca es causada por la falta de saliva, que ayuda a
prevenir las caries al eliminar los alimentos y la placa de los dientes. Las
sustancias que contiene la saliva también ayudan a contrarrestar el ácido
producido por las bacterias. Algunos medicamentos, algunas enfermedades, la
radiación en la cabeza o el cuello y ciertos medicamentos de quimioterapia
pueden aumentar el riesgo de tener caries ya que disminuyen la producción de
saliva.
Empastes desgastados o
dispositivos dentales. Con los años,
los empastes pueden debilitarse, comenzar a romperse o formar bordes rugosos.
Esto permite que la placa se acumule más fácilmente y dificulta su remoción.
Los dispositivos dentales pueden desajustarse, lo que permite que se empiecen a
formar caries debajo de ellos.
Ardor de estómago. El ardor de estómago o la enfermedad por
reflujo gastroesofágico pueden hacer que el ácido estomacal suba hasta la boca
(reflujo), lo que provoca el desgaste del esmalte y causa un daño importante en
los dientes. Eso expone una mayor parte de la dentina a los ataques de las
bacterias y crea caries. Tu dentista puede recomendarte que consultes con el
médico para ver si el reflujo gástrico es la causa de la pérdida del esmalte.
Trastornos de la alimentación. La anorexia y la bulimia pueden
provocar erosión dental y caries importantes. El ácido estomacal de los vómitos
reiterados (purga) cubre los dientes y comienza a disolver el esmalte. Los
trastornos de la alimentación también pueden interferir en la producción de
saliva.
Modelos de evaluación de riesgo y
predicción de caries.
Desde hace tiempo se reconoció que las enfermedades bucales, dentro de ellas la caries dental, afectan a algunos individuos más que a otros y por ello se han hecho esfuerzos para identificar a los que tienen alto nivel de riesgo de caries. Los intentos para desarrollar pruebas predictivas empezaron en 1900. Desde ese tiempo, muchos investigadores han estudiado gran variedad de factores demográficos, dietéticos, fisiológicos, químicos y microbiológicos, para predecir el incremento de caries . Los modelos iniciales de predicción de caries usualmente involucraron la asociación de una variable con el desarrollo de caries, posteriormente múltiples factores se incluyeron en los modelos, reflejando así la etiología multicausal de la enfermedad, observándose un aumento en la sensibilidad de estas pruebas. Los modelos desarrollados difieren en los predictores usados, el diseño de estudio, la edad de la población de estudio, la duración del estudio y el análisis estadístico
. La investigación de predicción de caries dental no ha resultado en un modelo de predicción universal. Lo que se ha desarrollado es un grupo de modelos con metas específicas que son moderadamente exitosos en la predicción de caries para poblaciones específicas. Es por ello, que cuando se revisan modelos de predicción, es difícil seleccionar un mejor modelo de predicción. Un buen modelo para predecir caries dental debería tener las siguientes características3 :
• Un sistema de recolección de datos rápida, económica y simple (requiriendo limitado equipo). • Ser aceptado por aquellos a quienes tiene que ser aplicado.
• Tener un nivel de sensibilidad mínimo de 80% y un nivel de especificidad de al menos 80%. Para predecir la ocurrencia de la caries, Featherstone y cols., en 2007, propusieron tres categorías de variables: indicadores de riesgo, factores de riesgo y factores protectores
Los indicadores de riesgo del proceso de una enfermedad son los signos presentes del avance de dicho proceso, son observaciones clínicas que se pueden cuantificar a través de diferentes sistemas de detección y sirven para determinar el nivel de riesgo: bajo, medio o alto .
Los indicadores son:
• Lesiones de mancha blanca en superficies lisas.
• Restauraciones colocadas en los tres años anteriores como resultado de actividad cariosa.
• Lesiones interproximales y ocultas confinadas al esmalte, detectadas radiográficamente.
• Cavitación de lesiones de caries que radiográficamente muestran avance en dentina.
• Los factores de riesgo se describen como variables que pueden promover en la actualidad o en el futuro lesiones de caries e incluyen una mezcla de hallazgos clínicos y elementos conductuales.
Los factores de riesgo tradicionalmente se han asociado con la etiología de la enfermedad, debido a su naturaleza patogénica Podemos identificar tres factores de riesgo:
• Bacterias cariogénicas.
• Ausencia o baja producción de saliva.
• Malos hábitos o estilo de vida
Mínima intervención en cariología
La odontología de intervención mínima es una práctica dental moderna diseñada en torno al objetivo principal de preservar la mayor cantidad posible de la estructura dental natural.La Odontología Mínimamente Invasiva (OMI) o de mínima intervención se basa en varios aspectos: la detección de los factores de riesgo; la prevención de la caries disminuyendo estos factores; la revisión de la susceptibilidad individual del paciente; el diagnóstico precoz de la caries dental; la remineralización del esmalte, y la restauración de las lesiones bajo las premisas de la mínima intervención, para ser lo más conservador posible. Estaríamos tratando la caries desde el punto de vista de la biología, que se basa en los ciclos de remineralización y desmineralización en dependencia al pH del medio bucal, jugando un papel primordial la saliva. El futuro de la Odontología conservadora estará en estos tratamientos, y la prevención y el diagnóstico precoz construirá toda nuestra actividad
Manejo de la caries en función del riesgo
Riesgo bajo
● Únicamente requieren tratamiento preventivo basado en el refuerzo del control mecánico de la
placa, consejo dietético y el empleo de una pasta dentífrica fluorada.
● Control radiográfico con aletas de mordida cada 24-36 meses.
● Visita de control y reevaluación del riesgo cada 6-12 meses.
Riesgo moderado
● A las medidas anteriores, se añaden la introducción del xilitol en forma de caramelos o chicles (6-10 g/día), la realización de un enjuague diario de clorhexidina durante 1 semana de cada mes, enjuagues diarios de fluoruro sódico al 0,05% y la aplicación de barniz de flúor cada visita de control.
● Control radiográfico con aletas de mordida cada 18-24 meses.
● Visita de control y reevaluación del riesgo cada 4-6 meses.
● Tratamiento restaurador en lesiones con códigos 3-6 del ICDAS II.
● Aplicación de selladores en las lesiones con códigos 1 y 2 del ICDAS II.
Riesgo alto
● A las medidas preventivas aplicadas en riesgo moderado se añade la aplicación de pasta de
fosfato cálcico dos veces al día.
● Control radiográfico con aletas de mordida cada 6-18 meses.
● Realización de los test salivales: recuentos bacterianos y capacidad buffer salival en la visita de control.
● Reevaluación del riesgo cada 3-4 meses.
● Tratamiento restaurador en lesiones con códigos 3-6 del ICDAS II.
● Aplicación de selladores en las lesiones con códigos 1 y 2 del ICDAS II.
● Valoración del sellado de fosas y fisuras retentivas.
Riesgo extremo
● Incluye todas las medidas aplicadas en riesgo alto.
● Control radiográfico con aletas de mordida cada 6 meses.
● Realización de los test salivales: recuentos bacterianos y capacidad buffer salival en la visita de control.
● Reevaluación del riesgo cada 3 meses.
● Tratamiento restaurador en lesiones con códigos 3-6 del ICDAS II.
● Aplicación de selladores en las lesiones con códigos 1 y 2 del ICDAS II.
● Valoración del sellado de fosas y fisuras retentivas.


























Comentarios
Publicar un comentario